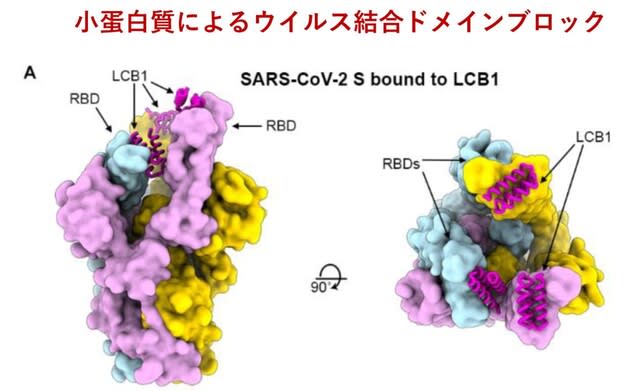
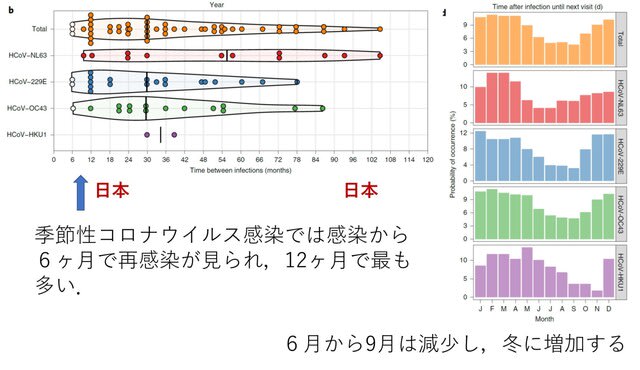
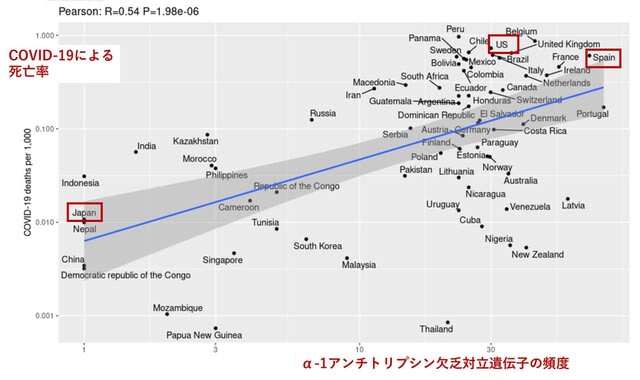
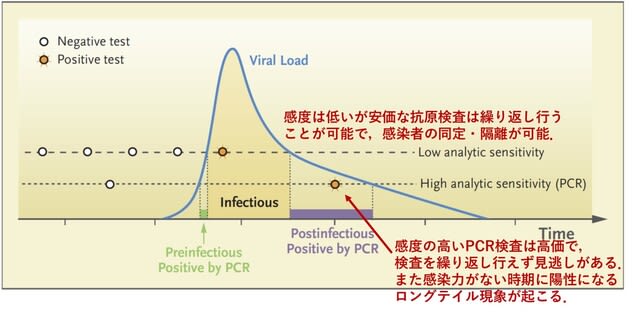
今回のキーワードは,院内ユニバーサル・マスキング,肺外症状,ICUにおける死亡の危険因子,COVID19感染重症筋無力症,壊死性出血性脳症における未知の自己抗体,垂直感染(母子感染)しない理由,小児多臓器系炎症性症候群の成人例,重症例におけるI型インターフェロン反応の低下,トシリズマブ(抗IL6受容体抗体)の観察研究,Moderna社mRNAワクチンの安全性です.
連日,感染者数の増加が報道され,院内感染のリスク増加を考えるととてもストレスを感じます.しかし患者数の増加する今こそ,第1波の際にできなかった日本発の臨床研究や臨床試験を行うべきと思います.しかし世界の臨床試験が登録されるClinicalTrials.govを調べると,直近500のCOVID19関連試験のうち日本発のものは大阪のDNAワクチン(NCT04463472)1つだけでした.英国のRECOVER試験などを手本として,目標を定め,All Japanで取り組む必要性を感じますが,現状,何か行われているのでしょうか?
◆病院におけるユニバーサル・マスキングのエビデンス
病院におけるユニバーサル・マスキング(UM)は,すべての医療従事者,患者が常時マスクを着⽤することである.院内UMが,医療従事者のPCR陽性率に及ぼす効果について,米国マサチューセッツの12病院から報告された.調査期間は4つに分けられた.医療従事者のUM実施前(ピンク),患者のUM実施までの移行期間(紫),症状の発現を考慮した遅延時間(黄色),介入期間(緑)である.検査を受けた9850名の医療従事者のうち,1271名(12.9%)がPCR陽性であった.介入前の期間中,PCR陽性率は0%から21.3%へと指数関数的に増加した.介入期間中,陽性率は14.7%から11.5%へと直線的に低下し,1日あたりの平均低下率は0.49%,傾きの変化は1.65%(P<0.001)であった(図1).UMは患者と医療従事者間および医療従事者間の感染の減少に寄与したと考えられた.→ 院内感染を防止するためには医療従事者に加え,患者においてもマスク着用を徹底する必要がある.
JAMA. July 14, 2020(doi.org/10.1001/jama.2020.12897)
![]()
◆COVID-19の肺外症状についての総説
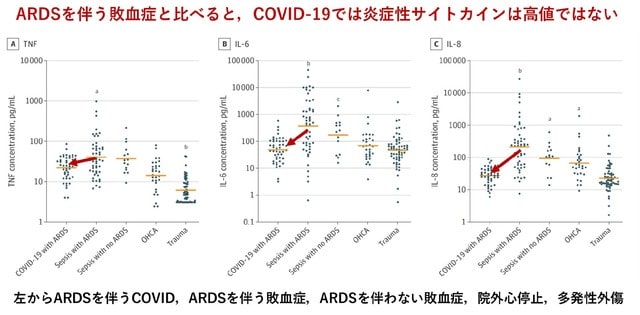
ウイルス受容体ACE2は複数の肺外組織に発現することから,さまざまな肺外症状を引き起こす.このなかには,神経学的合併症,急性腎障害,肝障害,胃腸障害,血栓塞栓性合併症,心疾患(心筋機能障害および不整脈,急性冠症候群),内分泌障害(高血糖およびケトーシス),皮膚科的合併症が含まれる(図2).発症機序としては,①ウイルスを介した直接的な細胞損傷,②ACE2のダウンレギュレーションの結果としてのレニン・アンジオテンシン・アルドステロン系の制御障害(アンジオテンシンIとアンジオテンシンIIの切断の減少をもたらす),③血管内皮細胞の損傷および血栓性炎症,④ウイルスによるインターフェロンシグナル伝達の阻害,T細胞の減少,および炎症性サイトカイン,特にIL-6およびTNFα産生による免疫応答の調節障害および高炎症,が考えられる.
Nat Med 2000;26:1017–1032(doi.org/10.1038/s41591-020-0968-3)
![]()
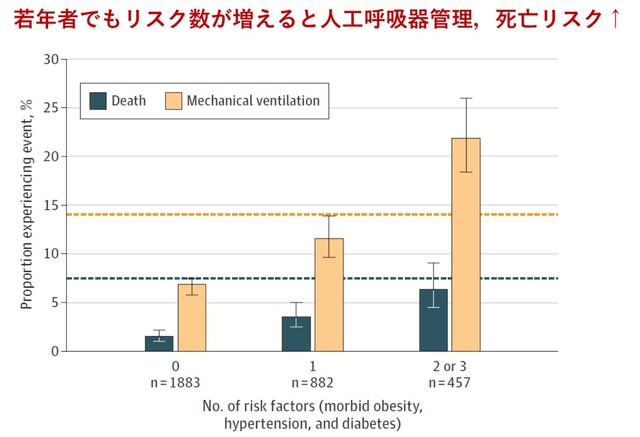
◆米国におけるICU入室患者における死亡の特徴と関連因子
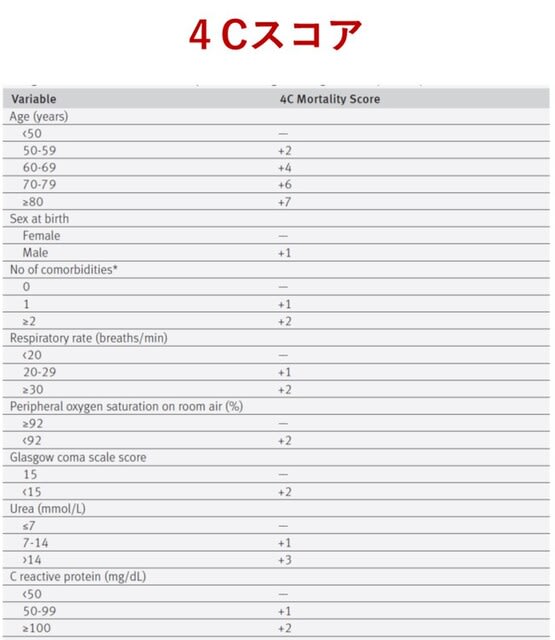
全米65の病院の集中治療室(ICU)に入院した成人2215名において,784人(35.4%)が28日以内に死亡した.死亡に関連する因子は,高齢(80歳以上 vs 40歳未満:オッズ比11.15),低酸素血症(2.94),肝機能障害(2.61),腎機能障害(2.43),活動性がん(2.15),肥満(BMI ≧40対MG患者は,COVID-19感染により増悪しうるが,経過は4名それぞれで異なった.感染前のMGの活動性や肥満などが関与する可能性がある.
J Neurol Neurosurg Psychiatry. Jul 10, 2020(doi.org/10.1136/jnnp-2020-323565)
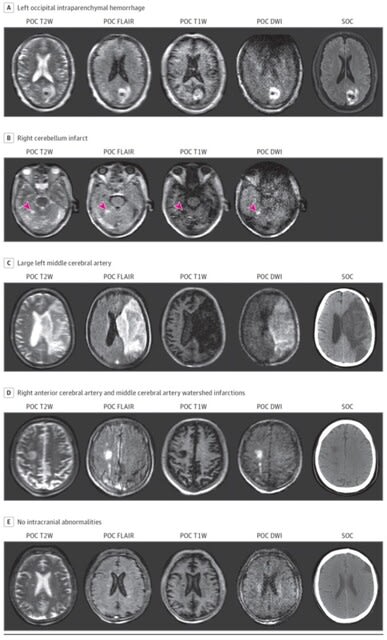
◆神経合併症(2)壊死性出血性脳症における未知の自己抗体.
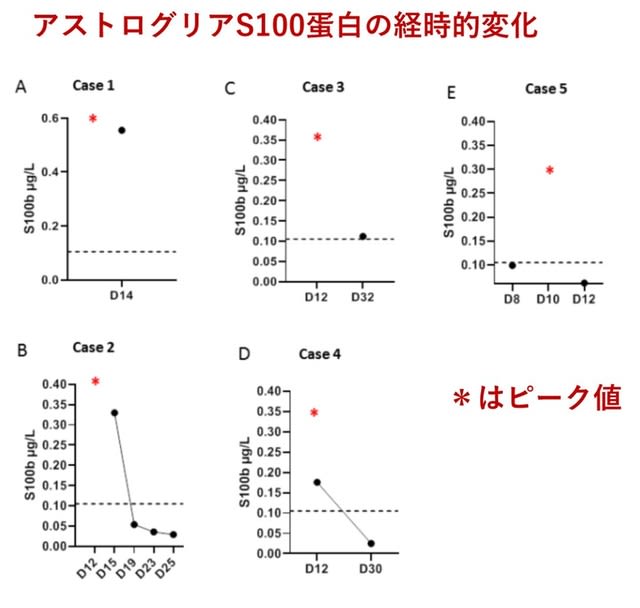
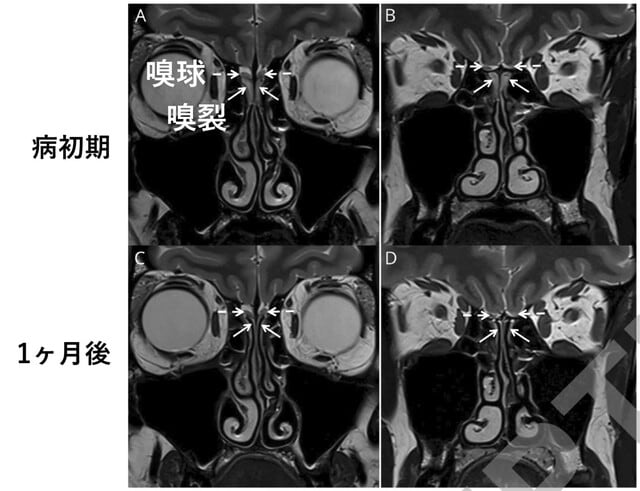
51歳男性,発熱と呼吸器症状で発症後,21日目に昏睡と右上肢の不随意運動を呈した.FLAIR画像では視床下部,小脳,脳幹,テント上の灰白質,白質に異常信号を認めた.髄液PCR陰性.検索した限り自己抗体は陰性.しかしサルの小脳スライス,ラットの海馬スライスにて,海馬と大脳皮質をスペアする特定の領域に患者IgGの異常な染色を認めた.具体的には脳室周囲,歯状回の近傍(図3上)や海馬アンモン角の近傍(図3下)に認めた.サル小脳では,バスケット細胞を思わせるプルキンエ細胞の周囲の染色を認めた.他の組織(ラット胃,腎臓,肝臓およびHeLa細胞)は陰性.ステロイドパルス療法とIVIGにて神経症状は改善し,29日目にICUから退室した.何らかの神経抗原を標的としたIgGによって神経症状が引き起こされた可能性がある.
J Neurol Neurosurg Psychiatry. Jul 10, 2020(doi.org/10.1136/jnnp-2020-323678)
![]()
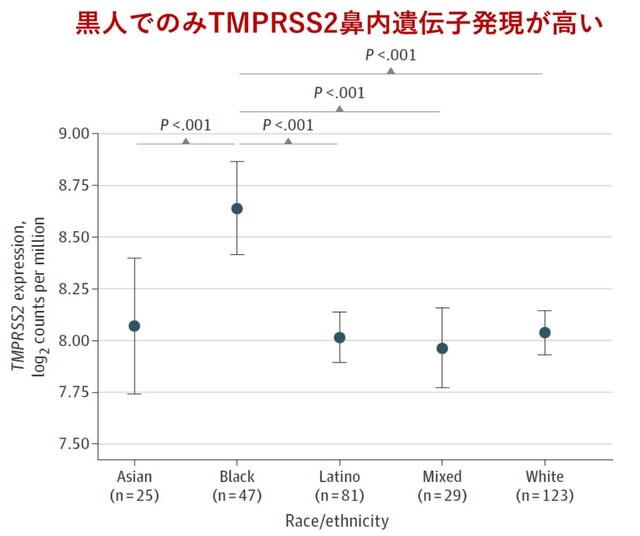
◆COVID19の垂直感染(母子感染)しない理由.
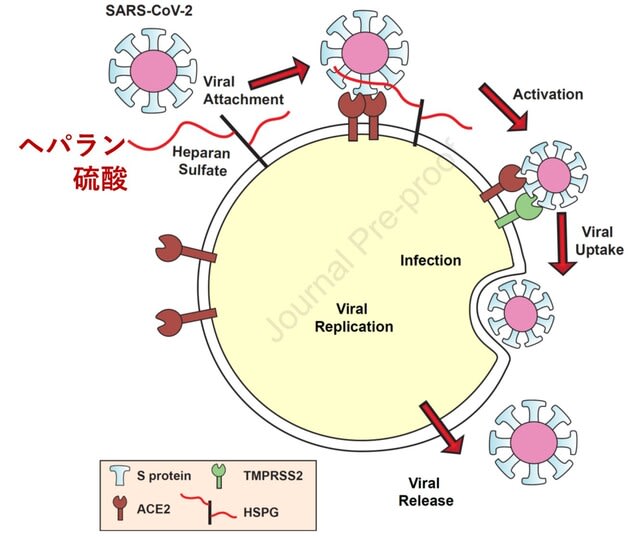
これまでCOVID19では垂直感染(母子感染)するというエビデンスは存在しない.ウイルスはACE2とセリンプロテアーゼTMPRSS2を利用して細胞内に侵入することから,妊娠中の胎盤におけるACE2およびTMPRSS2の発現を,単一細胞トランスクリプトーム解析にて検討した論文が米国から報告された.先天性感染症の原因となるジカウイルスやサイトメガロウイルスの受容体(NRP2やAXLなど)は,ヒト胎盤組織で高度に発現していたが,ACE2およびTMPRSS2は妊娠中を通じてヒト胎盤で最小限にしか発現していなかった.ウイルスが胎盤および胎児に感染する可能性が低い理由と考えられた.
Elife. 2020;9:e58716(doi.org/10.7554/eLife.58716)
◆川崎病に類似する小児多臓器系炎症性症候群(MIS-C)の初の成人例の報告.
COVID-19小児例で川崎病に似た炎症性疾患が報告され,「小児多臓器系炎症性症候群(Multisystem Inflammatory Syndrome in Children;MIS-C)」と呼ばれるようになり,診断基準も報告された.米国から初めての成人例が報告された.45歳男性,発熱,咽頭痛,下痢,両側下肢痛,結膜炎にて救急外来を受診.PCR陽性.5日以上の発熱,多形紅斑様発疹,両側非滲出性結膜炎,唇の紅斑またはひび割れ,直径1~5cm以上の片側頸部リンパ節腫脹を有していたことから,米国心臓協会の川崎病基準を満たし,また年齢を除けば,MIS-C の定義を満たした.低分子ヘパリン,IVIG,トシリズマブにより治療された.臨床症状は改善し,入院から9日後に退院した.
Lancet. 2020;S0140-6736(20)31526-9(Doi.org/10.1016/S0140-6736(20)31526-9)
◆重症例における抗ウイルスI型インターフェロン反応の低下.
フランスからの報告.I型インターフェロン(IFN)とは,インターフェロンファミリーのうち,IFN-αとINF-βなどを含めた総称で,ウイルス感染で誘導される抗ウイルス系のサイトカインである.さまざまな重症度を呈する50名の患者を対象として,統合的な免疫解析を行ったところ,重症ないし致死的患者では,IFN-βが欠如し,IFN-αの産生と活性が低く,I型IFN反応が高度に障害されていた.このため持続的な血中ウイルス負荷と炎症反応の増悪が生じていた.炎症は転写因子NF-κBによって引き起こされ,TNF-αおよびIL-6の産生およびシグナル伝達の増加を特徴としていた.治療戦略として,TNF-αやIL-6を標的とする抗炎症療法に,IFNを併用することが考えられた.
Science. July 13, 2020:eabc6027(doi.org/10.1126/science.abc6027)
◆トシリズマブは人工呼吸器装着患者の死亡率を45%改善する
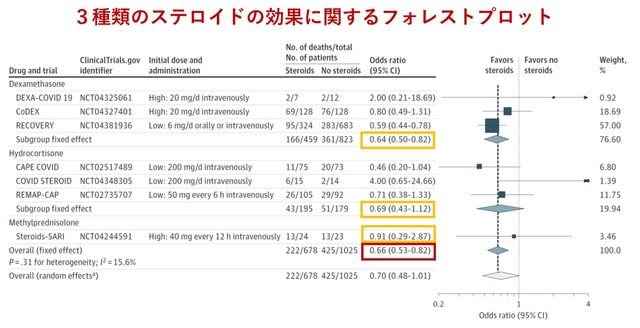
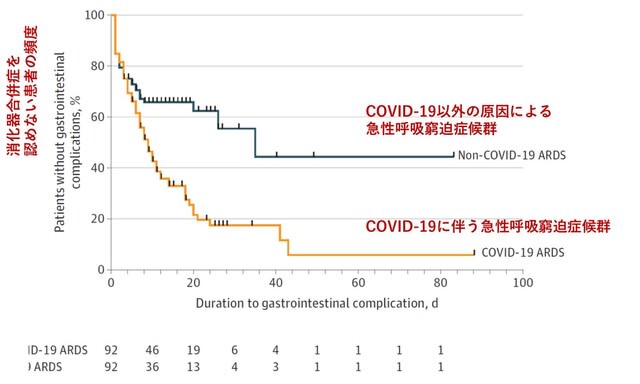
侵襲的人工呼吸器を要する重症患者を対象に,トシリズマブ(抗IL-6受容体抗体;アクテムラ®)の有効性と安全性を評価した観察研究が米国から報告された.主要評価項目は生存率であり,副次項目としては重複感染についても統合した疾患重症度の順序スケールとした.対象は154名で,うち78名でトシリズマブを使用された.追跡期間の中央値は47日.開始時の特徴は両群間で類似していたが,トシリズマブ群はやや若年(55歳対60歳)で,慢性肺疾患が少なく(10%対28%),Dダイマーが低かった(2.4 mg/dL対6.5 mg/dL).主要評価項目については,トシリズマブは死亡を45%減少させ[ハザード比0.55(95%CI 0.33-0.90)](図4),疾患重症度スケールも改善した.トシリズマブ群では,重複感染症患者の割合が約2倍に増加したが(54% vs. 26%;p<0.001),トシリズマブ群の28日死亡率において,重複感染症患者と非感染患者に差はなかった(22% vs. 15%;p=0.42).合併した細菌性肺炎のうち黄色ブドウ球菌が50%を占めていた.28日間の死亡率は非使用群36%の半分の18%であった.つまりトシリズマブ群は重複感染の発生率が高いにも関わらず,死亡率は低かった.
Clin Infect Dis. 2020;ciaa954(doi.org/10.1093/cid/ciaa954)
![]()
◆Moderna社のmRNAワクチン第1相試験
米国Moderna社のmRNA-1273の第1相,用量漸増,オープンラベル試験がNEJM誌に報告された.対象は健康な成人45 名で,接種は28 日間隔で 2 回,25μg,100μg,250μg の用量で行なった(各群15名). 1回目の接種後は,用量が多いほどELISAによる抗体反応が認められた.2回目の接種後,力価は上昇し,中和活性は全例で検出された.半数以上の被検者に発生した有害事象としては,疲労,悪寒,頭痛,筋肉痛,注射部位の痛みがあった(図5).全身性の有害事象は2回目の接種後,特に250μg群で多く認められ,3名(21%)が1つ以上の重篤な有害事象を報告した.第2相試験はすでに進行中,3万人が参加する第3相試験も7月末に開始予定.→ 概ね安全と記載されているものの,有害事象は結構多い.大阪でのDNAワクチン治験は「大阪市大病院の医療従事者が対象」と発表され非常に驚いたが,この結果や感染後の抗体依存性感染増強(ADE)の危険性を考えれば,診療に当たる医療従事者を対象とした治験は行うべきではない.
N Engl J Med. Jul 14, 2020(doi.org/10.1056/NEJMoa2022483)
![]()
連日,感染者数の増加が報道され,院内感染のリスク増加を考えるととてもストレスを感じます.しかし患者数の増加する今こそ,第1波の際にできなかった日本発の臨床研究や臨床試験を行うべきと思います.しかし世界の臨床試験が登録されるClinicalTrials.govを調べると,直近500のCOVID19関連試験のうち日本発のものは大阪のDNAワクチン(NCT04463472)1つだけでした.英国のRECOVER試験などを手本として,目標を定め,All Japanで取り組む必要性を感じますが,現状,何か行われているのでしょうか?
◆病院におけるユニバーサル・マスキングのエビデンス
病院におけるユニバーサル・マスキング(UM)は,すべての医療従事者,患者が常時マスクを着⽤することである.院内UMが,医療従事者のPCR陽性率に及ぼす効果について,米国マサチューセッツの12病院から報告された.調査期間は4つに分けられた.医療従事者のUM実施前(ピンク),患者のUM実施までの移行期間(紫),症状の発現を考慮した遅延時間(黄色),介入期間(緑)である.検査を受けた9850名の医療従事者のうち,1271名(12.9%)がPCR陽性であった.介入前の期間中,PCR陽性率は0%から21.3%へと指数関数的に増加した.介入期間中,陽性率は14.7%から11.5%へと直線的に低下し,1日あたりの平均低下率は0.49%,傾きの変化は1.65%(P<0.001)であった(図1).UMは患者と医療従事者間および医療従事者間の感染の減少に寄与したと考えられた.→ 院内感染を防止するためには医療従事者に加え,患者においてもマスク着用を徹底する必要がある.
JAMA. July 14, 2020(doi.org/10.1001/jama.2020.12897)

◆COVID-19の肺外症状についての総説
ウイルス受容体ACE2は複数の肺外組織に発現することから,さまざまな肺外症状を引き起こす.このなかには,神経学的合併症,急性腎障害,肝障害,胃腸障害,血栓塞栓性合併症,心疾患(心筋機能障害および不整脈,急性冠症候群),内分泌障害(高血糖およびケトーシス),皮膚科的合併症が含まれる(図2).発症機序としては,①ウイルスを介した直接的な細胞損傷,②ACE2のダウンレギュレーションの結果としてのレニン・アンジオテンシン・アルドステロン系の制御障害(アンジオテンシンIとアンジオテンシンIIの切断の減少をもたらす),③血管内皮細胞の損傷および血栓性炎症,④ウイルスによるインターフェロンシグナル伝達の阻害,T細胞の減少,および炎症性サイトカイン,特にIL-6およびTNFα産生による免疫応答の調節障害および高炎症,が考えられる.
Nat Med 2000;26:1017–1032(doi.org/10.1038/s41591-020-0968-3)

◆米国におけるICU入室患者における死亡の特徴と関連因子
全米65の病院の集中治療室(ICU)に入院した成人2215名において,784人(35.4%)が28日以内に死亡した.死亡に関連する因子は,高齢(80歳以上 vs 40歳未満:オッズ比11.15),低酸素血症(2.94),肝機能障害(2.61),腎機能障害(2.43),活動性がん(2.15),肥満(BMI ≧40対MG患者は,COVID-19感染により増悪しうるが,経過は4名それぞれで異なった.感染前のMGの活動性や肥満などが関与する可能性がある.
J Neurol Neurosurg Psychiatry. Jul 10, 2020(doi.org/10.1136/jnnp-2020-323565)
◆神経合併症(2)壊死性出血性脳症における未知の自己抗体.
51歳男性,発熱と呼吸器症状で発症後,21日目に昏睡と右上肢の不随意運動を呈した.FLAIR画像では視床下部,小脳,脳幹,テント上の灰白質,白質に異常信号を認めた.髄液PCR陰性.検索した限り自己抗体は陰性.しかしサルの小脳スライス,ラットの海馬スライスにて,海馬と大脳皮質をスペアする特定の領域に患者IgGの異常な染色を認めた.具体的には脳室周囲,歯状回の近傍(図3上)や海馬アンモン角の近傍(図3下)に認めた.サル小脳では,バスケット細胞を思わせるプルキンエ細胞の周囲の染色を認めた.他の組織(ラット胃,腎臓,肝臓およびHeLa細胞)は陰性.ステロイドパルス療法とIVIGにて神経症状は改善し,29日目にICUから退室した.何らかの神経抗原を標的としたIgGによって神経症状が引き起こされた可能性がある.
J Neurol Neurosurg Psychiatry. Jul 10, 2020(doi.org/10.1136/jnnp-2020-323678)

◆COVID19の垂直感染(母子感染)しない理由.
これまでCOVID19では垂直感染(母子感染)するというエビデンスは存在しない.ウイルスはACE2とセリンプロテアーゼTMPRSS2を利用して細胞内に侵入することから,妊娠中の胎盤におけるACE2およびTMPRSS2の発現を,単一細胞トランスクリプトーム解析にて検討した論文が米国から報告された.先天性感染症の原因となるジカウイルスやサイトメガロウイルスの受容体(NRP2やAXLなど)は,ヒト胎盤組織で高度に発現していたが,ACE2およびTMPRSS2は妊娠中を通じてヒト胎盤で最小限にしか発現していなかった.ウイルスが胎盤および胎児に感染する可能性が低い理由と考えられた.
Elife. 2020;9:e58716(doi.org/10.7554/eLife.58716)
◆川崎病に類似する小児多臓器系炎症性症候群(MIS-C)の初の成人例の報告.
COVID-19小児例で川崎病に似た炎症性疾患が報告され,「小児多臓器系炎症性症候群(Multisystem Inflammatory Syndrome in Children;MIS-C)」と呼ばれるようになり,診断基準も報告された.米国から初めての成人例が報告された.45歳男性,発熱,咽頭痛,下痢,両側下肢痛,結膜炎にて救急外来を受診.PCR陽性.5日以上の発熱,多形紅斑様発疹,両側非滲出性結膜炎,唇の紅斑またはひび割れ,直径1~5cm以上の片側頸部リンパ節腫脹を有していたことから,米国心臓協会の川崎病基準を満たし,また年齢を除けば,MIS-C の定義を満たした.低分子ヘパリン,IVIG,トシリズマブにより治療された.臨床症状は改善し,入院から9日後に退院した.
Lancet. 2020;S0140-6736(20)31526-9(Doi.org/10.1016/S0140-6736(20)31526-9)
◆重症例における抗ウイルスI型インターフェロン反応の低下.
フランスからの報告.I型インターフェロン(IFN)とは,インターフェロンファミリーのうち,IFN-αとINF-βなどを含めた総称で,ウイルス感染で誘導される抗ウイルス系のサイトカインである.さまざまな重症度を呈する50名の患者を対象として,統合的な免疫解析を行ったところ,重症ないし致死的患者では,IFN-βが欠如し,IFN-αの産生と活性が低く,I型IFN反応が高度に障害されていた.このため持続的な血中ウイルス負荷と炎症反応の増悪が生じていた.炎症は転写因子NF-κBによって引き起こされ,TNF-αおよびIL-6の産生およびシグナル伝達の増加を特徴としていた.治療戦略として,TNF-αやIL-6を標的とする抗炎症療法に,IFNを併用することが考えられた.
Science. July 13, 2020:eabc6027(doi.org/10.1126/science.abc6027)
◆トシリズマブは人工呼吸器装着患者の死亡率を45%改善する
侵襲的人工呼吸器を要する重症患者を対象に,トシリズマブ(抗IL-6受容体抗体;アクテムラ®)の有効性と安全性を評価した観察研究が米国から報告された.主要評価項目は生存率であり,副次項目としては重複感染についても統合した疾患重症度の順序スケールとした.対象は154名で,うち78名でトシリズマブを使用された.追跡期間の中央値は47日.開始時の特徴は両群間で類似していたが,トシリズマブ群はやや若年(55歳対60歳)で,慢性肺疾患が少なく(10%対28%),Dダイマーが低かった(2.4 mg/dL対6.5 mg/dL).主要評価項目については,トシリズマブは死亡を45%減少させ[ハザード比0.55(95%CI 0.33-0.90)](図4),疾患重症度スケールも改善した.トシリズマブ群では,重複感染症患者の割合が約2倍に増加したが(54% vs. 26%;p<0.001),トシリズマブ群の28日死亡率において,重複感染症患者と非感染患者に差はなかった(22% vs. 15%;p=0.42).合併した細菌性肺炎のうち黄色ブドウ球菌が50%を占めていた.28日間の死亡率は非使用群36%の半分の18%であった.つまりトシリズマブ群は重複感染の発生率が高いにも関わらず,死亡率は低かった.
Clin Infect Dis. 2020;ciaa954(doi.org/10.1093/cid/ciaa954)

◆Moderna社のmRNAワクチン第1相試験
米国Moderna社のmRNA-1273の第1相,用量漸増,オープンラベル試験がNEJM誌に報告された.対象は健康な成人45 名で,接種は28 日間隔で 2 回,25μg,100μg,250μg の用量で行なった(各群15名). 1回目の接種後は,用量が多いほどELISAによる抗体反応が認められた.2回目の接種後,力価は上昇し,中和活性は全例で検出された.半数以上の被検者に発生した有害事象としては,疲労,悪寒,頭痛,筋肉痛,注射部位の痛みがあった(図5).全身性の有害事象は2回目の接種後,特に250μg群で多く認められ,3名(21%)が1つ以上の重篤な有害事象を報告した.第2相試験はすでに進行中,3万人が参加する第3相試験も7月末に開始予定.→ 概ね安全と記載されているものの,有害事象は結構多い.大阪でのDNAワクチン治験は「大阪市大病院の医療従事者が対象」と発表され非常に驚いたが,この結果や感染後の抗体依存性感染増強(ADE)の危険性を考えれば,診療に当たる医療従事者を対象とした治験は行うべきではない.
N Engl J Med. Jul 14, 2020(doi.org/10.1056/NEJMoa2022483)